Microbiota intestinale e cervello, ultime evidenze
Il Microbioma e il rapporto con il nostro benessere psico-fisico
Innanzitutto, vediamo le definizioni di base:
- Microflora (flora batterica endogena): insieme di specie batteriche che ricoprono le nostre mucose esterne ed interne;
- Microbiota: oggi ha soppiantato il termine visto in precedenza e fa riferimento all’intero patrimonio di
cellule batteriche che “abitano” il nostro corpo, sia patogene che necessarie alla nostra
sopravvivenza; - Microbioma: rappresenta l’intero patrimonio di geni che fanno riferimento a oltre 1000 specie
batteriche presenti nel nostro organismo.
I batteri rappresentano i primi colonizzatori del nostro pianeta a partire da 3,5 miliardi di anni fa, mentre l’uomo ha fatto la sua presenza soltanto circa 200000 anni or sono.
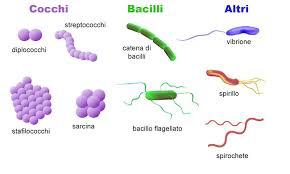
Essi si raggruppano in un “dominio” molto ampio che comprende una enorme quantità di organismi unicellulari molto piccoli (dimensioni di circa alcuni micrometri…1 micrometro equivale a 10-6 metri…un milionesimo di metro…tale da doversi utilizzare un microscopio ottico per la loro identificazione).
Il termine batteri deriva dal greco “Bacterion” che significa bastoncello che poi era la prima forma che fu identificata: oggi sappiamo che i batteri possono assumere differenti forme, ma tale definizione è rimasta nel tempo.
Un altro nome per indicare i batteri è definirli come cellule procariote, a struttura più semplice, per distinguerle dalle cellule più evolute, a struttura più complessa, dette “eucariote” fra cui quelle del nostro organismo (vedi fig.).
Il primo ad ipotizzare che gran parte delle malattie dipendano in modo molto stretto dalle condizioni del nostro intestino fu Ilia Ilych Metchnikoff, un microbiologo russo, che condusse svariati esperimenti anche nel nostro paese (Università di Napoli e Messina), tanto da ricevere il Premio Nobel per la medicina (1908) per i suoi studi sull’immunità innata ed acquisita, aprendo di fatto la strada alla comprensione del sistema immunitario bilancia della vita.
Egli è conosciuto anche per essere stato il primo ad utilizzare batteri per la correzione della putrefazione intestinale, da lui ritenuta una sicura causa di malattie anche diverse; in particolare è lo scopritore e l’ideatore dello yogurt come lattobacillo bulgaro (L. delbrukei spp. bulgaricus).
Nonostante la ricerca sulla genetica batterica sia ancora agli arbori, due acquisizioni possono dirsi sicure: i batteri che colonizzano le nostre mucose contribuiscono a farci sviluppare un corretto sistema immunitario e la loro presenza gioca un ruolo rilevante nel metabolismo energetico (fermentazione delle fibre alimentari per ottenere molecole di glucosio), ma anche coadiuvano la produzione delle Vitamine del gruppo B e K.
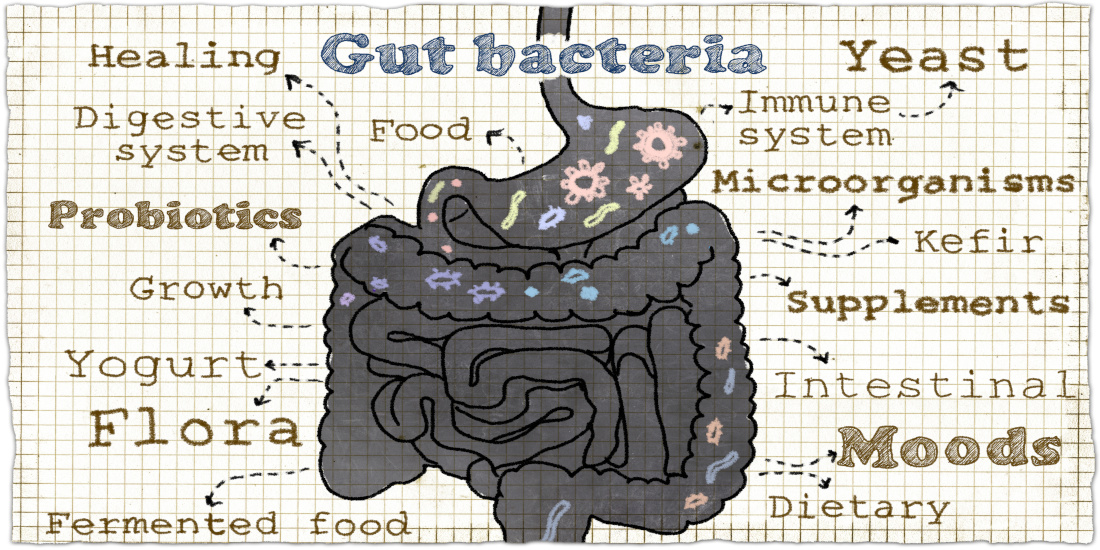
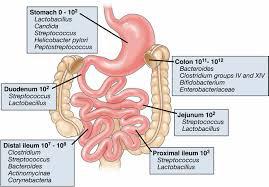
Quindi, i batteri che colonizzano il nostro intestino (microbiota) svolgono appunto queste vitali funzioni.
Evoluzione del microbioma umano
Quando il nascituro è ancora nel grembo materno pochi batteri possono passare la barriera placentare, tanto che per semplificare il concetto si presuppone che l’intero contenuto placentare sia sterile e che la colonizzazione batterica inizi solo nei primi istanti di vita fuori dal grembo materno.
Nel canale del parto, infatti, il nascituro incontra i primi batteri che albergano i tessuti materni: in particolare nelle mucose dei genitali interni ed esterni troviamo numerosi ceppi di Lactobacilli.
Se il parto avviene in modo naturale allora questi saranno i primi batteri ad essere presenti e a svilupparsi.
Dopo i primi contatti con la mamma e al nido, il processo di acquisizione di una popolazione batterica stabile si arricchirà sempre di più non appena il bimbo tornerà a casa e incontrerà zie, nonni, sorelle e fratelli e naturalmente il padre.
Quindi, ogni nuovo ambiente o contatto apporterà nuovi ceppi batterici che andranno ad integrare l’estrema varietà delle specie dalle iniziali di Lactobacilli e Bifidobatteri materni.
Si stima che dopo tre anni di vita il nuovo nato ha avviato quel processo di maturazione e arricchimento della flora batterica che avrà il suo massimo sviluppo evolutivo intorno ai 25-30 anni di età, per poi andare incontro inevitabilmente ad un impoverimento di tale struttura con alcuni cambiamenti tipici dell’età avanzata e con effetti tutt’altro che positivi sulla salute in generale.
Ruolo di questa massa di batteri che colonizza le nostre mucose e non solo
In condizione di salute (quindi in equilibrio probiotico positivo) cioè quando la stragrande di batteri presenti nel nostro organismo contribuisce al nostro stato di benessere psico-fisico (un rapporto buono è 80% di batteri “amici” e 20% di batteri potenzialmente patogeni “nemici”), la presenza dei batteri patogeni non deve spaventarci più di tanto, perché appunto anche i nostri “piccoli nemici” seppur vitali, normalmente non riescono a riprodursi in quantità tali da causare una malattia, grazie al continuo grado di lavoro e sorveglianza e…occupazione di nicchie biologiche strategiche…svolto dalla massa dei batteri amici che di fatto tengono sotto controllo la popolazione dei potenziali patogeni, ingaggiando con loro una vera e propria lotta (di sopravvivenza), lavorando in stretto contatto con il sistema immunitario (da loro stessi “informato” sullo stato di salute) e contribuendo a produrre vitamine vitali (Vit. Gruppo B e K) e a fornire energia (molecole di glucosio dalle fibre alimentari.
Quindi, in parole povere ci servono sia i batteri “amici” che “nemici” a patto di rispettare la regola del rapporto 80/20 e uno stile di vita e alimentare regolare.
Nel caso tale rapporto si modifichi con sbilanciamento a favore dei batteri “nemici” allora saremo in presenza di una condizione detta “disbiosi”, intendendo proprio un’alterazione fra il rapporto fra la popolazione di batteri “eubiotici” e patogeni.
Le conseguenze di una disbiosi ovviamente sono relative al grado di disbiosi stessa con interessamento a largo spettro sulle condizioni di salute a partire da:
- una compromissione del sistema immunitario;
- una alterazione del metabolismo energetico e una compromissione nella produzione di vitamine del gruppo B e K;
ma anche interferenza con:
- il metabolismo del ricambio osseo, metabolizzazione dei farmaci e delle sostanze xenobiotiche (estranee all’organismo);
- minor protezione dei tessuti del corpo dall’invasione di cellule cancerose (deviate…mutate);
- modificazioni dell’attività del sistema nervoso.
Risultato: ogni volta che si verifica un’alterazione moderata o grave della flora batterica intestinale una o più di queste vitali funzioni potrebbero entrare in crisi.
Asse intestino-cervello, ovvero l’esistenza di un secondo cervello
Cos’è il (Gut-Brain Axis) ?
Nella storia della medicina moderna, per molto tempo all’intestino è stato attribuito un ruolo se non proprio marginale comunque da organo…periferico, deputato principalmente ad azioni meno nobili di quelle svolte dal cervello e dal cuore e comunque subordinato a “comandi dall’alto (cervello).
Recenti scoperte, invece, gettano una luce nuova sul reale ruolo svolto dall’intestino tali da rivoluzionare le gerarchie strutturali fisiopatologiche, fino a identificarlo come un vero e proprio “cervello viscerale” con importanti ripercussioni sulla vita emozionale e organica di tutto l’organismo (basti pensare che uno dei più importanti neurotrasmettitori cerebrali, la Serotonina, l’ormone della felicità e dell’equilibrio appunto emozionale, è prodotto nell’95% proprio da cellule intestinali!).
Anche altri ormoni come l’Acetilcolina, la Dopamina, la Serotonina appunto e GABA e altri peptidi endogeni attivi possono essere prodotti dalle cellule enteroendocrine, oltre naturalmente ormoni prettamente gastrointestinali come Secretina, Gastrina e Colecistichinina, l’Istamina, la Grelina, etc.
Il controllo diretto fra cervello e apparato gastro intestinale avviene sotto la liberazione cerebrale di acetilcolina, ma dopo la valvola pilorica, anche se si tagliasse completamente tutte le terminazioni nervose provenienti dal cervello stesso, l’intestino continuerebbe a lavorare in maniera autonoma (da qui la definizione di cervello enterico in virtù della sua autonomia operativa).
L’evoluzione sembra averci giocato un intrigato scherzetto: infatti, gli animali man mano che diventano più complessi, sviluppano un intestino sempre più strutturato e intrinseco fino a poter svolgere funzioni vitali come la digestione e l’assorbimento dei nutrimenti ingeriti in completa assenza di input provenienti dal cervello o dal midollo spinale.
Anche per quanto riguarda le dimensioni della massa neuronale nell’intestino tenue ci sono più di 100 milioni di neuroni, un numero grosso modo uguale a quello presente nel midollo spinale se poi aggiungiamo i neuroni dell’esofago, dello stomaco e dell’intestino crasso ci accorgeremo che ci sono più neuroni e connessioni nervose nell’intestino che nell’intero midollo spinale.
Studio su probiotici, microbiota e malattie degenerative
Oggi disponiamo di un numero elevato di osservazioni cliniche sia sugli animali che sull’uomo, tali da dimostrare il ruolo essenziale di questo vero e proprio organo formato da batteri, come in grado di dialogare e influenzare altri organi e tessuti dell’organismo.
È stato accertato, infatti, che il microbiota è in grado di stabilire un vero e proprio asse sistema gastroenterico-cervello attraverso sia una via che utilizza neuroni propriamente detti, ma anche sostanze che agiscono come segnali endogeni importanti, così come di utilizzare il sistema immunitario come network interattivo.
Infatti, oggi sappiamo che queste tre vie di comunicazione sono responsabili attivi di svariati processi indispensabili alla nostra vita, come la regolazione della neurodegenerazione, la regolazione della secrezione dell’insulina, l’attivazione del metabolismo dei grassi (quindi regolazione del soprappeso e obesità), attivazione e influenza dell’attività del sistema immunitario, ruolo attivo nei processi di regolazione dei marker ossidativi.
In parole povere, un microbiota “sano” risulta essere molto importante per la nostra salute, ma allo stesso tempo una sua alterazione cronica può portare a conseguenze molto serie nello sviluppo di malattie come la sindrome metabolica, l’obesità, l’alterata gestione dei carboidrati fino all’iperglicemia e diabete e allo sviluppo e accelerazione di fenomeni neurodegenerativi come l’Alzheimer, il Parkinson e la SLA (sclerosi laterale amiotrofica o malattia di Gerhig).
L’uso di probiotici (selezione di batteri eubiotici umani vivi e in grado di arrivare nelle mucose gastroenteriche, stabilirsi e moltiplicarsi a scapito di altre forme batteriche patogene, saprofite o comunque meno salutari) sta
diventando una pratica clinica non marginale e non confinata solo nel ripristino della flora intestinale dopo terapia antibiotica, ma come vera e propria terapia coadiuvante complessa per contrastare il declino della massa batterica amica/nemica che alloggia in noi a causa di diete sbagliate, stili di vita erronei, ingestione di alcool, droghe e xenobiotici, ma soprattutto a causa dell’invecchiamento e del trascorrere del tempo decadi dopo decadi.
A conferma di queste osservazioni e studi sistematici sul microbiota, l’utilizzo intelligente di probiotici selezionati atti a mantenere una corretta connessione tra microbioma intestinale e cervello, consente di prevenire fenomeni come la diminuzione della produzione di neurotrasmettitori, di tenere sotto controllo fenomeni cronici infiammatori e conseguenze di elevati livelli di stress ossidativi, ma anche di regolare l’apoptosi.
Infatti, pazienti affetti da Parkinson e Alzheimer mostrano complesse modificazioni negative a livello gastroenterico tali da peggiorare la prognosi e la severità delle malattie già di per sé invalidanti.


Lascia un commento